Según muchos expertos, la prostatitis crónica es una enfermedad inflamatoria, cuya causa es una infección con una posible adhesión de un trastorno autoinmune, caracterizado por el daño al tejido parenquimatoso e intersticial del órgano. La enfermedad tiene medicina conocida desde 1850, pero hoy permanece insuficientemente estudiada y mal tratable. La prostatitis bacteriana crónica (6 - 10%) y no bacteriana (80 - 90%) son las enfermedades inflamatorias más comunes y socialmente significativas en los hombres que reducen significativamente su calidad de vida. La enfermedad se registra principalmente en personas de edad jóvenes y medias y a menudo se complica por la cópula deteriorada y las funciones generativas (reducción de la potencia, la infertilidad, etc.). La enfermedad se registra en hombres en 8 - 35% de los casos de 20 a 40 años.
La causa de la prostatitis bacteriana es una flora piógena que penetra el hierro de la uretra, o las rutas linfogénicas y hematógenas. La etiología de la prostatitis crónica no bacteriana y su patogénesis siguen siendo desconocidas. En su mayoría son sufridos por hombres mayores de 50 años.

Las causas del desarrollo de la enfermedad
La prostatitis crónica se considera actualmente como una enfermedad poleetiológica. Existe la opinión de que la enfermedad ocurre como resultado de la penetración de la infección en la próstata, y luego el proceso patológico continúa sin su participación. Esto se ve facilitado por una serie de factores no infecciosos.
Factores infecciosos para el desarrollo de prostatitis crónica
En el 90% de los casos, los patógenos penetran el hierro de la uretra, como resultado de la cual se produce prostatitis aguda o crónica. Se observan casos de carro asintomático. El curso de la enfermedad está influenciado por el estado de las fuerzas protectoras del cuerpo humano y las propiedades biológicas del patógeno. Se supone que la transición de prostatitis aguda a crónica ocurre debido a la pérdida de elasticidad tisular debido al exceso de productos de tejido fibroso.
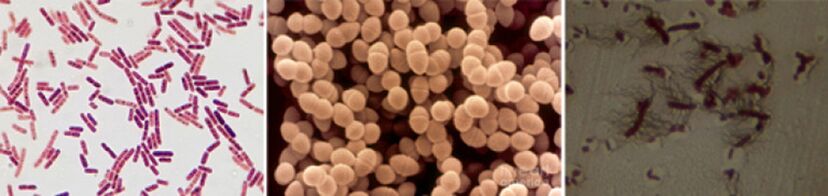
Entre los agentes causales de la prostatitis crónica, se encuentran los siguientes patógenos:
- En el 90% de los casos, la enfermedad revela bacterias gram -negativas como Escherichia coli (E. coli), Enterococcus faecalis (Fecal Enterococcus), algo menos a menudo - Pseudomonas aeruginosa, Klebsiella, proteus spp., Prooteo spp. Pseudomonas aeruginosa, Enterobacter aerogenes y Acinetobacter spp. Las bacterias positivas para la cámara de enterosococos, estreptococos y estafilococos son raras.
- El papel de los estafilococos negativos de la coagulasis, el ureplasma, la clamidia, la trichomonia, el jardín, las bacterias anaerobias y los hongos del género Candida no se han aclarado finalmente.
La infección en la próstata penetra de varias maneras:
- El camino ascendente es el más probable que se demuestre por una combinación frecuente de prostatitis y uretritis.
- La prostatitis hematogénica se desarrolla con la penetración de la infección en la glándula con un flujo sanguíneo, que se observa con amigdalitis crónica, sinusitis, periodontitis, neumonía, colecistitis y colangitis, enfermedades purulentas de la piel, etc.
- La prostatitis crónica con contacto se desarrolla con uretritis y restricciones de la uretra, cuando la infección penetra en la glándula que asciende con corriente de orina, con infecciones purulentas de los riñones, canalicular por epipiditics, defentitis y funiculita, durante las manulaciones urológicas terapéuticas y terapéuticas (cateterismo, columpios, instrucciones de la ururética, incluida la transurética.
- La infección linfogénica penetra la próstata con proctus, tromboflebitis de venas hemorroidales, etc.
Factores no infecciosos en el desarrollo de la prostatitis crónica
Factores químicos
Según los expertos, el papel principal en el desarrollo de la prostatitis crónica pertenece a la orina del reflujo intraprostático cuando la orina se lanza de la uretra al hierro, lo que conduce a una violación del vaciado de la próstata y las vesículas seminales.
Con la enfermedad, las reacciones vasculares se desarrollan al edema del órgano, la regulación nerviosa y humoral del tono de los tejidos del músculo liso de la uretra, y la activación del alfa1–La adrenoreceptores causa el desarrollo de obstrucción dinámica y contribuye al desarrollo de nuevos reflujos intraprostáticos.
Los uratos contenidos en la orina, con reflujo, conducen al desarrollo de una "respuesta inflamatoria química".
Trastornos hemodinámicos
Apoye la inflamación crónica de los trastornos circulatorios en los órganos pélvicos y el escroto. El estancamiento se desarrolla en personas que lideran un estilo de vida sedentario, por ejemplo, para conductores, empleados de oficinas, etc., con obesidad, retirada sexual, dismetría sexual, hipotermias frecuentes, sobrecargas mentales y físicas. Mantener el proceso inflamatorio, tomando alimentos picantes y picantes, alcohol y fumar, etc.
Otros factores
Hay muchos otros factores que apoyan el proceso inflamatorio crónico en la próstata. Estos incluyen:
- Hormonal.
- Bioquímico.
- Violaciones de la respuesta inmune.
- Mecanismos autoinmunes.
- Procesos infecciosos y alérgicos.
- Características de la estructura de las glándulas de próstata, lo que lleva a la dificultad del drenaje completo.
Muy a menudo, no es posible establecer las causas de la prostatitis crónica.
Clasificación de prostatitis
Según la clasificación propuesta en 1995 por el Instituto Nacional de Salud de los Estados Unidos, la prostatitis se divide en:
- Agudo (categoría I). Es 5 - 10%.
- Bacteria crónica (categoría II). Es 6 - 10%.
- Inflamatorio crónico no bacteriano (categoría IIIA). Es 80 - 90%.
- Síndrome de dolor pélvico no inflamatorio no bacteriano crónico (categoría IIIB) o de dolor pélvico crónico.
- Prostatitis crónica detectada por accidente (categoría IV).
Signos y síntomas de prostatitis crónica
El curso de la prostatitis crónica es largo, pero no monótono. Los períodos de exacerbación se reemplazan por períodos de calma relativa que ocurren después de la terapia antiinflamatoria y antibacteriana integral.
El desarrollo de la prostatitis bacteriana crónica a menudo es precedido por la uretritis de la naturaleza bacteriana o de gonorrea, trastornos circulatorios no bacterianos en los órganos pélvicos y escroto (hemorroides, varicocélulas, etc.), excesos sexuales.
Los pacientes con prostatitis crónica presentan muchas quejas. Han estado tratando a los médicos durante años, pero rara vez se examinan por una enfermedad de próstata. Alrededor de una cuarta parte de los pacientes no presentan ninguna queja, o la enfermedad procede con escasos síntomas clínicos.
Las quejas de pacientes con prostatitis crónica se pueden dividir condicionalmente en varios grupos.
Perturbaciones de orina asociadas con el estrechamiento de la uretra:
- Dificultades al comienzo de la micción.
- Una corriente débil de orina.
- Intermitente u orina caída.
- Una sensación de vaciado incompleto de la vejiga.
Síntomas causados por la irritación de las terminaciones nerviosas:
- Orina frecuente.
- Las llamadas a la orina son agudas y fuertes.
- Orina en pequeñas porciones.
- Incontinencia de orina durante el impulso de orinar.
Síndrome de dolor:
- La intensidad y la naturaleza del dolor son diferentes.
- Localización del dolor: abdomen inferior, área del perineo, recto, ingle y espalda baja, la superficie interna de las caderas.
Trastornos de la función sexual:
- Dolor en el recto y en la uretra durante la eyaculación.
- Erección lenta.
- Pérdida del orgasmo.
- Eyaculación prematura, etc.
Desde el sistema nervioso: trastornos neuróticos en forma de fijar la atención de los pacientes en el estado de su salud.
Signos y síntomas de la prostatitis crónica no bacteriana
Los dolores pélvicos crónicos en los hombres (CFTB) proceden con los síntomas habituales para la prostatitis crónica, pero en la tercera parte de la orina y un secreto de la próstata en el estudio de las bacterias están ausentes. Simular CTB puede simular la cistitis intersticial nebacteriana crónica, las enfermedades del recto, la mialgia espástica espástica del piso pélvico y una próstata funcional causada por la inervación de órganos orgánicos deteriorados y su hemodinámica.
En el caso de la función neurovegetativa deteriorada, se observa atonte e inervación deteriorada de la glándula, lo que se manifiesta por las dificultades del cierre rápido y completo de la luz de la uretra. Al mismo tiempo, la orina, después de la orina, continúa destacando durante mucho tiempo. En tales pacientes, en el estudio, se encuentran inestabilidad y mayor excitabilidad, lo que se manifiesta por una mayor sudoración y excitabilidad de la actividad cardíaca, cambios en el dermografismo.
Complicaciones de la enfermedad.
El curso prolongado de la prostatitis crónica se complica por trastornos de las funciones sexuales y reproductivas, el desarrollo de enfermedades como vesiculitis y epipidimitis, así como el endurecimiento del órgano. La esclerosis de órganos empeora la microcirculación local y la urodinámica, así como los resultados de las intervenciones quirúrgicas. La fibrosis de los tejidos periuretrales conduce al desarrollo de trastornos de la micción.
Diagnóstico
Debido al hecho de que existen muchas razones para el desarrollo de prostatitis crónica, se utiliza una amplia gama de pruebas de diagnóstico para diagnosticarla. El éxito del tratamiento depende de la correcta identificación de las causas de la enfermedad. El diagnóstico de prostatitis crónica se basa en los siguientes datos:
- Tríada clásica de síntomas.
- Complejo de métodos físicos (tacto rectal de la próstata).
- Un conjunto de métodos de laboratorio (análisis de orina y microscopía de secreciones de próstata, cultivo y determinación de la sensibilidad de la microflora a los fármacos antibacterianos, análisis general de orina y sangre).
- Para detectar gonococos, bacterioscopia de un frotis de uretra, PCR y métodos serológicos (para la detección de ureaplasma y clamidia).
- Urofluometría.
- Biopsia de próstata.
- Un conjunto de métodos instrumentales (examen de ultrasonido).
- Determinación del estado inmunológico del paciente.
- Determinación del estado neurológico.
- Si el tratamiento es ineficaz y se sospechan complicaciones, se realiza tomografía computarizada y resonancia magnética, hemocultivo, etc.
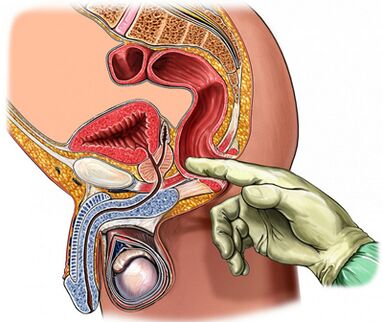
Palpación de la glándula prostática.
De primordial importancia en el diagnóstico de la enfermedad es la palpación de la próstata, que aumenta durante el período de exacerbación y disminuye durante el período de hundimiento del proceso inflamatorio. En la prostatitis crónica, durante el período de exacerbación, la glándula se inflama y duele.
La consistencia del órgano puede ser diferente: se palpan áreas de ablandamiento y endurecimiento y se determinan áreas de retracción. Mediante palpación es posible evaluar la forma de la glándula, el estado de los tubérculos seminales y los tejidos circundantes.
El proceso de examen digital transrectal se combina con la recolección de secreciones glandulares. En ocasiones se hace necesario obtener la secreción de cada lóbulo por separado.
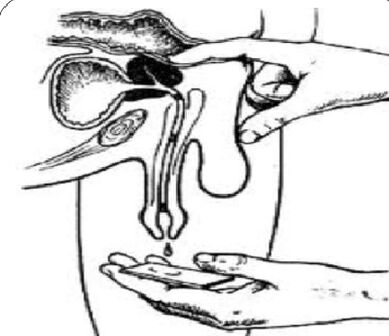
Análisis de una muestra de 3 tazas de orina y secreción prostática.
El “estándar de oro” en el diagnóstico de la prostatitis crónica son:
- Recogiendo la primera porción de orina.
- Recogida de la segunda porción de orina.
- Obtención de secreciones glandulares mediante masaje.
- Recogida de la tercera porción de orina.
A continuación se realiza un examen microscópico y bacteriológico del material.
Para la inflamación de la próstata:
- El recuento microbiano (UFC) supera los 103/ml (104/ml para estafilococos epidérmicos), pero no debe ser descuidado por un pequeño número de microbios calculados por docenas y cientos.
- La presencia de 10-15 leucocitos en el campo de visión detectados por microscopía es un criterio generalmente aceptado para la presencia de un proceso inflamatorio.
El secreto de la próstata y la tercera porción de orina están sujetos a estudios microscópicos y bacteriológicos:
- En la prostatitis bacteriana crónica, se observa un aumento en el número de leucocitos en el secreto de la glándula y la tercera porción de orina posterior al masaje, se libera bacterias (principalmente grupo intestinal).
- Con la prostatitis no bacteriana, se observa un aumento en el número de leucocitos en el secreto de la glándula, pero no se detecta la microflora.
- Con CTB, no hay mayores cantidades de glóbulos blancos y microflora.
El indicador normal del secreto de la próstata:
- Leucocitos menos de 10 en el campo de visión.
- Los granos lecitinos son un gran número.
- No hay microflora.
En prostatitis crónica en el secreto de la próstata, se encuentra:
- El número de leucocitos tiene mucho éxito 10-15 en el campo de visión.
- La cantidad de granos de lecitina se reduce.
- El pH de la secreción se desplaza hacia el lado alcalino.
- El contenido de fosfatasa ácida se reduce.
- La actividad de la lisozima aumenta.
Obtener resultados negativos del secreto de la próstata una vez no prueba la falta de un proceso inflamatorio.
El valor de la prueba del secreto de la próstata permanece. Normalmente, durante la cristalización, se forma un patrón característico en forma de hoja de helecho. En caso de violación de las propiedades de agregación del secreto prostático, dicho patrón no se forma lo que ocurre con los cambios en el fondo hormonal androgénico.
examen de ultrasonido
Si se sospecha enfermedad de la próstata, lo óptimo es la exploración ecográfica de la propia glándula (ecografía transrectal), riñones y vejiga, que permite determinar:
- Volumen y tamaño de la glándula.
- Presencia de piedras.
- Tamaños de vesículas seminales.
- Estado de las paredes de la vejiga.
- Cantidad de orina residual.
- Estructuras del escroto.
- Otro tipo de patología.
Otros métodos de examen de próstata
- El estado de la urodinámica (el estudio del flujo de orina) se determina fácil y simplemente mediante un estudio como la uroflujometría. Con la ayuda de este estudio, es posible detectar rápidamente signos de obstrucción de la salida de la vejiga y realizar una monitorización dinámica.
- Se realiza una biopsia por punción si se sospecha formación de abscesos, hiperplasia benigna y cáncer de próstata.
- Para aclarar las razones del desarrollo de la obstrucción infravesicular, se realizan exámenes endoscópicos y de rayos X.
- En caso de proceso inflamatorio prolongado, se recomienda realizar uretrocistoscopia.
Diagnóstico diferencial
La prostatitis crónica debe distinguirse de la vesiculoprofeostasis, la prostatopatía autónoma, la prostatitis estancada, el fondo pélvico, los trastornos psiconeurológicos, la pseudodetisión, la disthoncia sexual, la artista sexual, la artista sexual, la artista sexual, la distumo sexual de los otros organes. disfuntura, disfunción sexual, disfunción sexual. Hipertrofia del cuello de la vejiga, estenosis de la uretra, tuberculosis, cáncer de próstata y vejiga, urolitiasis, epipidimita crónica, hernia inguinal.
Tratamiento de la prostatitis crónica
El tratamiento de la prostatitis crónica debe comenzar con un cambio en el estilo de vida y la nutrición del paciente.
En el tratamiento de la enfermedad, los medicamentos se utilizan simultáneamente que afectan diferentes vínculos de la patogénesis.
Las principales instrucciones de la terapia:
- Elimación de microorganismos causales.
- Terapia antiinflamatoria.
- Normalización de la circulación sanguínea en la próstata y los órganos pélvicos.
- Normalización del drenaje adecuado de Acinus prostático.
- Normalización del perfil hormonal.
- Prevención de la esclerosión de órganos.
Para el tratamiento de la prostatitis crónica, se utilizan medicamentos de los siguientes grupos:
- Antibacteriano.
- Anticolinargico.
- Vasodilatadores.
- Alfa1–Ancren -bloqueo.
- Inhibidores 5 alfa reductasa.
- Inhibidores de citocinas.
- Fármacos antiinflamatorios no esteroides.
- Angioprotectores.
- Inmunomoduladores.
- Fármacos que afectan el metabolismo de los uratos.
Antibióticos en el tratamiento de la prostatitis crónica bacteriana.
La terapia con antibióticos debe realizarse teniendo en cuenta la sensibilidad de los microorganismos identificados a los antibióticos. Si no se identifica el patógeno, se utiliza tratamiento antimicrobiano empírico.
Los fármacos de elección son las fluoroquinolonas de segunda a cuarta generación. Penetran rápidamente en el tejido de la glándula con métodos de aplicación convencionales y son activos contra un gran grupo de microorganismos gramnegativos, así como contra el ureaplasma y la clamidia. Si el tratamiento antimicrobiano falla, se debe considerar lo siguiente:
- multirresistencia de la microflora,
- cursos de tratamiento cortos (menos de 4 semanas),
- elección incorrecta del antibiótico y su dosis,
- cambios en el tipo de patógeno,
- la presencia de bacterias que viven en los conductos prostáticos, cubiertos por una membrana extracelular protectora.
La duración del tratamiento debe ser de al menos 4 semanas con control bacteriológico posterior obligatorio. Si la bacteriuria permanece en la 3ª porción de orina y en la secreción prostática más de 103 UFC/ml se prescribe un ciclo repetido de terapia antibacteriana por un período de 2 a 4 semanas.
Inhibidores de citocinas en el tratamiento de la prostatitis crónica.
Las citoquinas son glicoproteínas secretadas por células inmunes y otras células durante condiciones de respuesta inflamatoria y inmune. Participan activamente en el desarrollo del proceso inflamatorio crónico.
Medicamentos antiinflamatorios no esteroides
Los fármacos antiinflamatorios no esteroides tienen un efecto antiinflamatorio y reducen el dolor y la fiebre. Ampliamente utilizado en el tratamiento de la prostatitis crónica en forma de comprimidos y supositorios. La vía de administración más eficaz es la rectal.
Inmunoterapia
En el tratamiento de la prostatitis crónica bacteriana, además de antibióticos y antiinflamatorios, se utilizan agentes inmunomoduladores. La más eficaz es la vía de administración rectal. Se utiliza ampliamente un inmunomodulador que aumenta la actividad funcional de los fagocitos, lo que contribuye a una eliminación más eficaz de los patógenos.
Alfabloqueantes en el tratamiento de la prostatitis crónica
Se ha establecido que los bloqueadores alfa-1 adrenérgicos normalizan el tono de los músculos lisos de la uretra prostática, las vesículas seminales y la cápsula prostática, lo que hace que los fármacos de este grupo sean muy eficaces en el tratamiento de la enfermedad. Los bloqueadores alfa-1 adrenérgicos se utilizan en pacientes con trastornos urinarios graves en ausencia de un proceso inflamatorio activo.
Para CPPS, el período de tratamiento varía de 1 a 6 meses.
Inhibidor de la 5a-reductasa en el tratamiento de la prostatitis abacteriana y el SDPC
Se ha establecido que bajo la influencia de la enzima 5a-reductasa, la testosterona se convierte en la forma prostática 5a-dihidrotestosterona, cuya actividad en las células de la próstata es más de 5 veces mayor que la actividad de la testosterona misma, lo que en las personas mayores conduce a un agrandamiento del órgano debido a los componentes epiteliales y estromales.
Cuando se toma un inhibidor de la 5a-reductasa, se observa atrofia del tejido estromal durante 3 meses, atrofia del tejido glandular durante 6 meses, se inhibe la función secretora, se reduce la intensidad del dolor y el volumen de la glándula, se reduce la tensión y la hinchazón del órgano.
El papel de los fármacos antiescleróticos en el tratamiento de la prostatitis crónica.
Con la inflamación prolongada de la próstata, se desarrolla fibrosis, que se manifiesta por alteraciones en la microcirculación y la urodinámica. Para prevenir el proceso de fibrosis, se utilizan fármacos antiescleróticos.
Otros fármacos utilizados en el tratamiento de la prostatitis crónica.
Junto con los medicamentos descritos anteriormente, se utilizan los siguientes para tratar la enfermedad:
- Antihistamínicos.
- Vasodilatadores y angioprotectores.
- Inmunosupresores.
- Medicamentos que afectan el metabolismo de los uratos y el ácido cítrico trisódico.
Productos herbarios
Eficaz en el tratamiento de la prostatitis es el uso de un fármaco en forma de supositorios que contienen un complejo de péptidos biológicamente activos aislados de la glándula prostática del ganado.
Bajo la influencia de la droga ocurre:
- Estimulación de procesos metabólicos en los tejidos glandulares.
- Mejora de la microcirculación.
- Reducir la hinchazón, la infiltración de leucocitos, el estancamiento de secreciones y el dolor.
- Prevención de la formación de trombos en las vénulas prostáticas.
- Aumento de la actividad del epitelio secretor de los acinos.
- Mejora de la función sexual (aumento de la libido, restauración de la función eréctil y normalización de la espermatogénesis).
Masaje con los dedos de la próstata.
Varios investigadores sostienen que, en caso de prostatitis crónica, se debe utilizar el masaje con los dedos, teniendo en cuenta las contraindicaciones conocidas.
Fisioterapia
La eficacia de los procedimientos fisioterapéuticos en el tratamiento de la prostatitis no ha sido probada hasta la fecha, el mecanismo de acción no está científicamente establecido y no se han estudiado las reacciones adversas.
Prevención de la prostatitis crónica.
Al comenzar a prevenir el desarrollo de prostatitis crónica, debes saber:
- El riesgo de desarrollar la enfermedad aumenta con la edad.
- Los representantes de la raza negroide están más predispuestos a la enfermedad.
- No se puede excluir una predisposición familiar a la enfermedad.
Las personas que están predispuestas al desarrollo de prostatitis crónica deberían prestar más atención a su salud.
Consejos para prevenir la enfermedad:
- Tome suficientes líquidos. Orinar con frecuencia ayuda a eliminar la microflora de la uretra.
- Previene la diarrea y el estreñimiento.
- Siga una dieta equilibrada. Evite comer alimentos ricos en carbohidratos y grasas saturadas, que provocan aumento de peso.
- Se debe limitar al máximo el consumo de sustancias que irriten la uretra: comidas picantes y picantes, ahumados, salsas y condimentos, café y alcohol.
- Deja de fumar. La nicotina afecta negativamente el estado de las paredes vasculares.
- No pases demasiado frío.
- No dejes de vaciar tu vejiga.
- Lleve un estilo de vida activo y practique deportes. Haga ejercicios para fortalecer los músculos pélvicos, lo que elimina el estancamiento de la sangre venosa, lo que, a su vez, mantiene la función normal de la próstata.
- Tener una vida sexual regular. Evite la abstinencia prolongada. La glándula debe limpiarse de secreciones de manera oportuna.
- Manténgase comprometido con una relación monógama. El sexo promiscuo aumenta la probabilidad de contraer enfermedades de transmisión sexual.
- Si tiene quejas de los órganos genitourinarios, comuníquese inmediatamente con un urólogo.


































